PRP Tedavisi Nedir? Hangi Durumlarda ve Nasıl Uygulanır?
Trombositten zengin plazma (PRP), enjekte edildiğinde doku iyileşmesini desteklediği düşünülen bir maddedir.
Plateletler, kanınızın pıhtılaşmasına yardımcı olan özel “faktörler” veya proteinler içeren kanınızın bir bileşenidir. Ayrıca hücre büyümesini destekleyen proteinler içerir. Araştırmacılar, plateletleri kandan izole ederek ve konsantre ederek PRP ürettiler.
Buradaki fikir, hasarlı dokulara PRP enjekte etmenin vücudunuzu yeni, sağlıklı hücreler üretmeye ve iyileşmeyi uyarmasına teşvik etmesidir. Enjeksiyon için hazırlanan konsantrelerde doku büyüme faktörleri daha yoğun olduğu için araştırmacılar vücudun dokularının daha hızlı iyileşebileceğini düşünüyor.
PRP tedavisi ABD Gıda ve İlaç Dairesi (FDA) tarafından bir tedavi olarak onaylanmamıştır. Bununla birlikte, ünlü sporcuların bu enjeksiyonlardan yaralanmaları ve iyileşmelerine yardımcı olmak için doktorları tarafından geniş şekilde kullanıldığı bilinmektedir.
PRP tedavisi hangi durumlarda önerilir?
Aşağıda belirtilen durumlarda PRP tedavisi önerilebilir:
Saç kaybı
Doktorlar saç büyümesini teşvik etmek ve saç dökülmesini önlemek için kafa derisine PRP enjekte etmekteler. 2014’de yapılan bir araştırmada, PRP enjeksiyonları, erkek tipi kellik olarak da bilinen androjenik alopesi tedavisinde etkili bulundu.
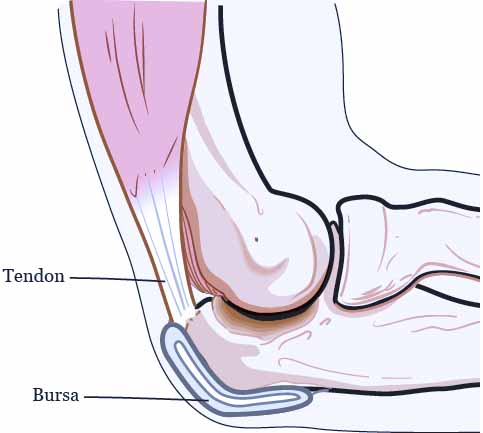
Tendon yaralanmaları
Tendonlar, kasları kemiğe bağlayan sert, kalın doku bantlarıdır. Genellikle yaralanmadan sonra iyileşmeleri yavaştır. Doktorlar, dizdeki tenisçi dirseği, ayak bileğinde aşil tendiniti ve patellar tendinit (jumper’s knee) gibi ağrıya neden olan kronik tendon problemlerini tedavi etmek için PRP enjeksiyonlarını kullanmışlar.
Akut yaralanmalar
Doktorlar, gerilmiş hamstring kasları veya diz burkulmaları gibi akut spor yaralanmalarını tedavi etmek için PRP enjeksiyonlarını kullanmaktalar.
Ameliyat sonrası onarım
Bazen, ameliyattan sonra yırtık bir tendonu (omuzdaki rotator manşet tendonu gibi) veya bağları (ön çapraz bağ gibi) onarmak için PRP enjeksiyonları kullanılır.
Kireçlenme
Dizdeki PRP enjeksiyonları osteoartritli kişilere yardımcı olabilir. 2015 yılında yapılan bir araştırma, osteoartrit tedavisinde PRP enjeksiyonlarının hyaluronik asit enjeksiyonlarından (geleneksel bir tedavi) daha etkili olduğunu buldu. Ancak, araştırma 160 kişilik küçük bir gruptu, bu nedenle bunun kesin olması için daha büyük araştırmalara ihtiyaç var.
Bu kullanımların hiçbirinin sonuç sağladığı kesin olarak kanıtlanmadığına dikkat etmek önemlidir.
PRP enjeksiyonlarına nasıl hazırlanırsınız?
PRP farklı şekillerde enjekte edilebilir. Örneğin, bazen enjeksiyondan önce kafa derinize topikal uyuşturan lidokain solüsyonu uygulanır. Diğer zamanlarda, herhangi bir rahatsızlığı azaltmak için PRP ile lokal anestezik karıştırılır. Bazen doktorunuz ameliyat sırasında PRP enjekte edecek veya uygulayacaktır. Bu durumda, PRP enjeksiyonlarına hazırlık için, ameliyattan önce doktorunuzun tavsiyelerine uymanız gerekecektir.
PRP enjeksiyon işlemi nasıl yapılır?
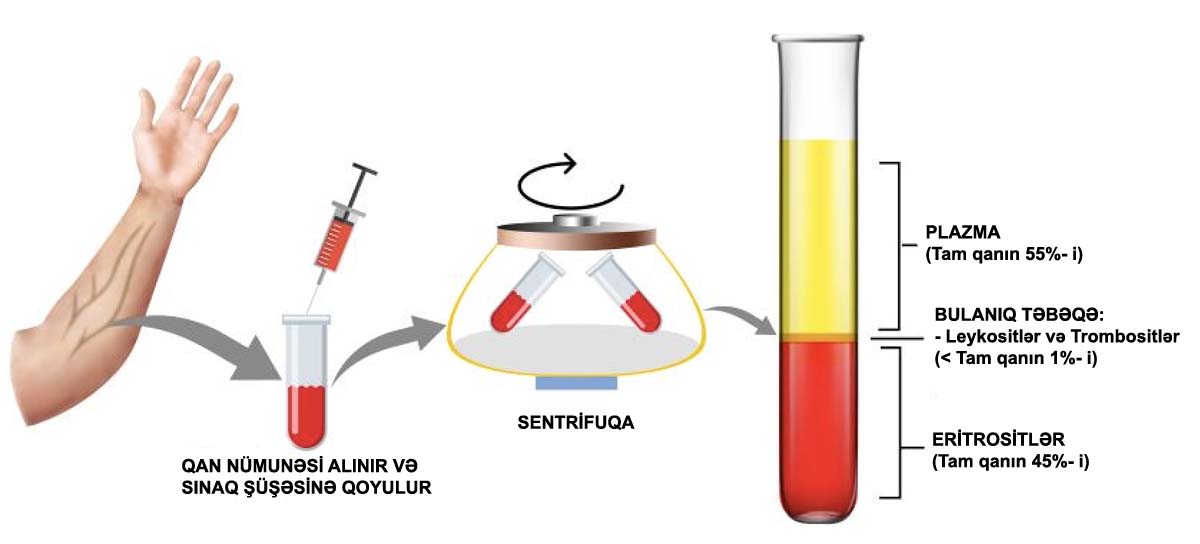
Bir sağlık uzmanı kanınızdan bir örnek alacaktır. Numunenin miktarı, PRP’nin nereye enjekte edileceğine bağlıdır. Örneğin, kafa derisine enjeksiyon için alınan kan miktarı 20 mililitre olabilir.

Kan bir santrifüje yerleştirilir. Bu makine çok hızlı dönerek kan bileşenlerinin ayrılmasına neden olur. Ayırma işlemi yaklaşık 15 dakika sürer.
Bir teknisyen ayrılan plazmayı alır ve etkilenen bölgeye enjeksiyon için hazırlar.
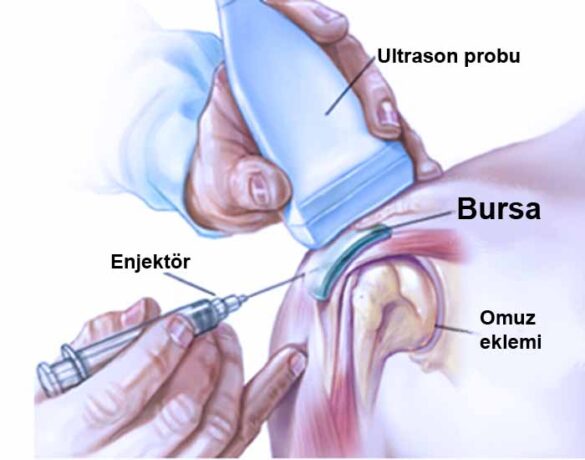
Doktorlar, enjeksiyon için belirli alanları belirlemek için sıklıkla ultrason veya röntgen gibi görüntüleme yöntemleri kullanabilirler. Algoloji uzmanı daha sonra PRP’yi etkilenen bölgeye enjekte edecektir.
PRP’nin olası yan etkileri nelerdir?
PRP otologdur, yani doğrudan kendi vücudunuzdan alınan maddeleri içerir. Bu, kortizon veya hyaluronik asit gibi diğer ilaçların enjekte edilmesinden kaynaklanabilecek alerjik reaksiyon risklerini azaltır. Bununla birlikte, PRP enjeksiyonun kendisinden kaynaklanan aşağıdakiler de dahil olmak üzere bazı riskleri vardır:
- enfeksiyon
- sinir yaralanmaları
- enjeksiyon yerinde ağrı
- doku hasarı
Bu potansiyel riskleri ve bu riskleri en aza indirmek için atacakları adımları doktorunuz size anlatacak.
PRP enjeksiyonlarının iyileşme süresi nedir?
Bir yaralanma sonrası PRP enjekte edildiğinde, doktorunuz etkilenen bölgeyi dinlendirmenizi önerebilir. Ancak bu öneriler daha çok yaralanma ile ilgili olup, daha az PRP enjeksiyonları ile ilgilidir. Çoğu kişi PRP enjeksiyonlarını takiben günlük aktivitelerine devam edebilir.
PRP enjeksiyonları iyileşmeyi veya büyümeyi desteklemeyi amaçladığından, enjeksiyonları aldıktan sonra hemen bir fark görmeyebilirsiniz. Bununla birlikte, birkaç hafta veya ay içinde enjeksiyon bölgesinde, beklediğinizden daha hızlı iyileşmeye veya daha fazla saç çıkarmaya başlayabilir.